Impianti dentali: soluzioni sicure e convenienti
Schema dell’articolo:
– Definizione e indicazioni
– Pianificazione diagnostica
– Procedura chirurgica e protesica
– Costi e alternative
– Cura e decisione finale
Cos’è un impianto dentale e quando è indicato
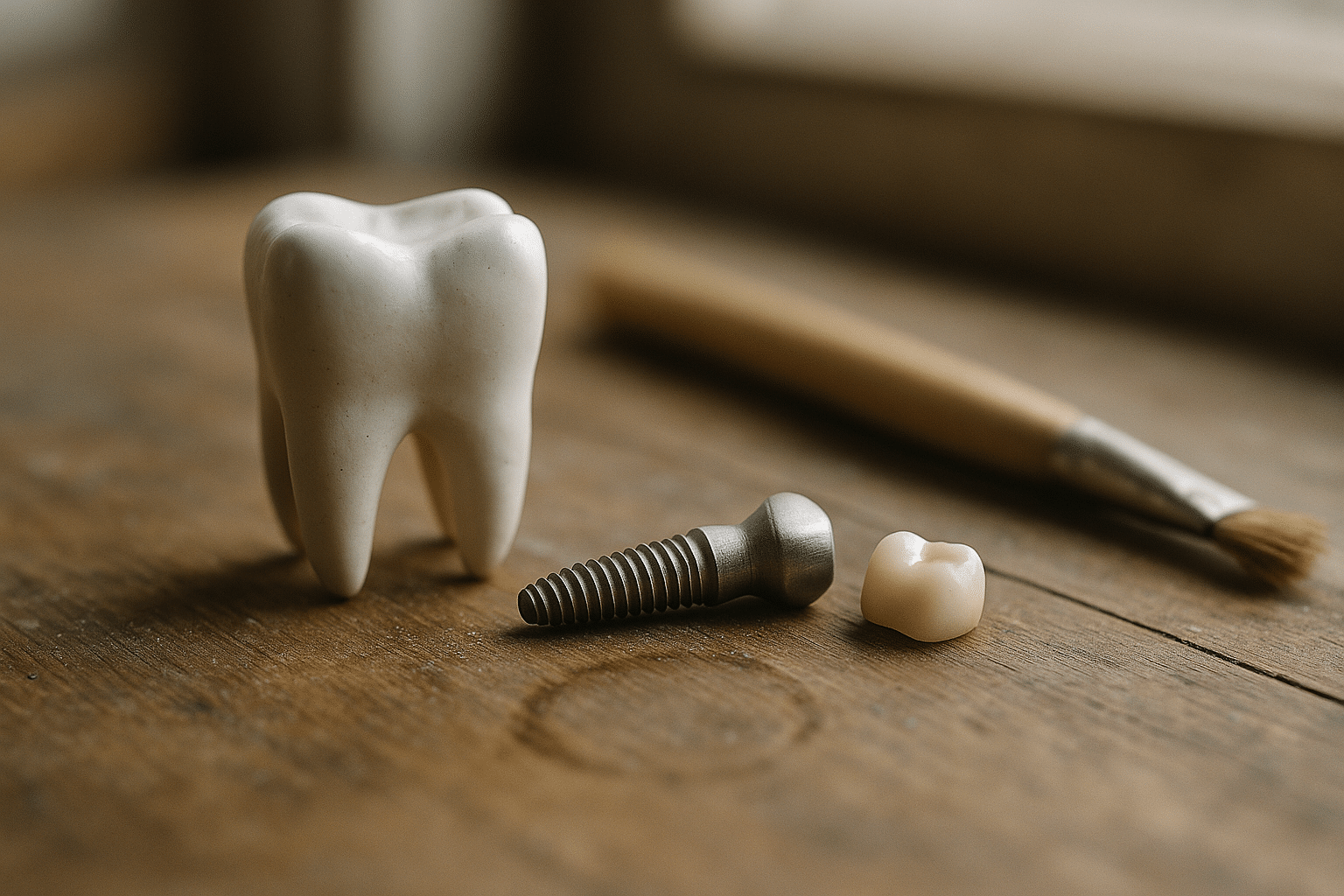
Un impianto dentale è una piccola vite, di norma in titanio o zirconia, che sostituisce la radice di un dente mancante e fa da supporto a una corona artificiale. La sua forza sta nell’osteointegrazione: l’osso circostante cresce a contatto con la superficie dell’impianto, creando un ancoraggio stabile. È una soluzione concepita per rimpiazzare singoli denti, intere arcate o stabilizzare protesi mobili, con un approccio modulare che si adatta a molte esigenze cliniche e a diversi budget.
I componenti principali sono tre: la fixture (la vite nell’osso), l’abutment (il “pilastro” che emerge dalla gengiva) e la corona (la parte visibile). Le superfici moderne degli impianti sono microstrutturate per favorire l’osteointegrazione, e i materiali protesici spaziano dalla ceramica monolitica ai compositi ibridi. Dati di letteratura riportano tassi di sopravvivenza a 10 anni tra il 90 e il 95% in molti contesti clinici, con valori spesso più alti in mandibola rispetto alla mascella, dove l’osso può essere più tenero. Naturalmente, i risultati dipendono dall’igiene, dalle abitudini del paziente e da una corretta selezione del caso.
Le indicazioni principali includono edentulie singole o multiple, fallimenti di ponti tradizionali, intolleranza a protesi rimovibili e necessità di preservare i denti adiacenti. Esistono anche controindicazioni relative: fumo intenso, diabete non controllato, scarsa igiene orale, terapie farmacologiche che influenzano l’osso e mancanza di volume osseo sufficiente senza rigenerazione. In molti casi è possibile intervenire con procedure complementari per creare le condizioni ottimali.
Perché scegliere un impianto? Oltre alla stabilità masticatoria e al comfort, offre un vantaggio biologico: evita di limare denti sani (come nei ponti) e aiuta a mantenere il volume osseo nel tempo grazie alla stimolazione funzionale. In termini pratici, significa una sensazione più naturale e un aspetto estetico che può armonizzarsi con il sorriso, soprattutto quando vengono rispettati i profili gengivali e la forma dei tessuti molli.
In breve, gli impianti sono indicati quando:
– si cerca una soluzione fissa senza coinvolgere i denti vicini
– si desidera maggiore stabilità rispetto a una protesi mobile
– si punta alla conservazione dell’osso e a un’estetica coerente con i tessuti
Pianificazione e diagnosi: come valutare il caso
La fase più importante avviene prima della chirurgia. La pianificazione inizia con un’anamnesi accurata (stato di salute generale, farmaci, abitudini come il fumo) e un esame clinico che includa parodonto, occlusione e biotipo gengivale. Gli esami radiologici sono fondamentali: le radiografie endorali aiutano a valutare spazi e radici vicine, mentre la tomografia volumetrica (CBCT) fornisce una mappa tridimensionale dell’osso, essenziale per misurare altezza, spessore e morfologia, oltre alla posizione di strutture delicate come nervi e seni mascellari.
La diagnosi si completa con fotografie, modelli di studio e, sempre più spesso, con una ceratura diagnostica o una simulazione digitale del sorriso. Questo passaggio consente di “progettare al contrario”: si definisce prima la posizione ideale della corona e poi si stabilisce dove collocare l’impianto, per garantire un profilo d’emergenza e un’estetica prevedibile. Quando la quantità di osso è limitata, si valutano innesti, rialzi del seno mascellare o espansioni: tecniche utili a creare un letto osseo adeguato, riducendo il rischio di complicanze.
La scelta del timing è strategica. Si può lavorare:
– post-estrattivo immediato (impianto inserito nel giorno dell’estrazione), utile in casi selezionati con pareti ossee integre
– post-estrattivo precoce (dopo 4–8 settimane), quando serve tessuto molle più maturo
– differito (dopo 3–4 mesi), opzione prudente in presenza di infezioni o deficit ossei
Un altro snodo è il carico protesico: immediato (corona provvisoria entro 24–72 ore) o differito (dopo osteointegrazione). Il carico immediato può offrire comfort e motivazione, ma richiede stabilità primaria elevata e occlusione controllata. In casi con osso tenero o fattori di rischio sistemici, il differito tende a essere preferito. La comunicazione trasparente col paziente è decisiva: si discutono obiettivi, alternative (ponte, protesi rimovibile, mantenimento dello spazio), tempi e costi, così da allineare aspettative e realtà clinica.
In sintesi, una pianificazione solida comprende:
– analisi di rischio individuale (parodontite pregressa, bruxismo, fumo, diabete)
– studio protesico guidato dall’estetica e dalla funzione
– imaging 3D e, quando indicato, una dima chirurgica per l’inserimento assistito
Dalla chirurgia alla protesi: fasi, tempi e sicurezza
La chirurgia implantare, eseguita in anestesia locale, segue protocolli standardizzati pensati per ridurre traumi e favorire l’osteointegrazione. Dopo l’asepsi del campo, si può optare per un accesso con lembo o mini-invasivo (flapless) in casi selezionati. La preparazione del sito avviene con frese calibrate a velocità e irrigazione controllate, così da evitare surriscaldamenti ossei. L’obiettivo è ottenere stabilità primaria sufficiente: un requisito chiave per il successo, specialmente se si considera un carico provvisorio precoce.
Dopo l’inserimento, l’impianto può essere sommerso (coperto dalla gengiva per guarire indisturbato) o non sommerso (con una vite di guarigione esposta). I tempi di attesa variano: spesso 8–12 settimane in mandibola e 12–16 in mascella, con possibili estensioni in caso di rigenerazione ossea. In parallelo si pianifica la fase protesica: provvisori che modellano il profilo gengivale, impronte di precisione o scansioni digitali e, infine, una corona definitiva avvitata o cementata, in funzione di accessibilità e igiene.
Comfort e recupero sono temi molto sentiti. Nella maggior parte dei casi il dolore è gestibile con analgesici comuni e ghiaccio locale; è normale un lieve edema nei primi giorni. Le istruzioni post-operatorie includono igiene delicata, sciacqui su indicazione e dieta morbida. Si raccomanda di evitare fumo e sforzi intensi nelle prime 48–72 ore. Il controllo a una o due settimane consente di monitorare la guarigione e intervenire prontamente se necessario.
Complicanze possibili, seppur non frequenti, includono fallimento precoce (mancata osteointegrazione), problemi ai tessuti molli, allentamento di viti, fratture protesiche e, a lungo termine, mucosite o peri-implantite. La prevenzione passa da:
– inserimento rispettoso dei tessuti
– occlusione ben distribuita
– igiene professionale e domiciliare costante
– istruzione del paziente a riconoscere segni precoci (sanguinamento, alitosi persistente, mobilità)
La chirurgia guidata da dima, basata su CBCT e pianificazione digitale, può migliorare la precisione e ridurre tempi operatori, soprattutto in casi complessi o con spazio limitato. Tuttavia, richiede una diagnostica impeccabile e non sostituisce la competenza clinica. In mani esperte, sia l’approccio tradizionale sia quello guidato offrono predicibilità, con scelte calibrate sulle caratteristiche individuali del paziente.
Costi, valore nel tempo e alternative a confronto
Parlare di costi significa considerare più variabili: numero di impianti, necessità di rigenerazione, tipologia di corona, difficoltà chirurgica, tecnologia impiegata e tempi di trattamento. I preventivi possono sembrare molto diversi tra studi perché riflettono protocolli, materiali, tempo clinico e servizi accessori come la pianificazione digitale e i follow-up. È utile ragionare in termini di valore complessivo nel tempo, non solo di prezzo iniziale.
Un confronto pratico riguarda l’impianto singolo versus il ponte tradizionale. Il ponte può apparire inizialmente più economico, ma implica la preparazione di due denti pilastro e, nel lungo periodo, può richiedere sostituzioni o trattamenti aggiuntivi sui denti coinvolti. L’impianto, evitando di toccare i vicini, concentra il costo sul sito edentulo e può risultare competitivo sul ciclo di vita, specie oltre i 7–10 anni, se mantenuto correttamente. Questo non significa che l’impianto sia sempre la scelta preferibile: in presenza di radici contigue compromesse o spazi ridotti, un ponte o una soluzione rimovibile evoluta possono essere più indicati.
Per gestire il budget è utile chiedere preventivi dettagliati che distinguano:
– chirurgia (impianto, eventuale rigenerazione, anestesie)
– protesi (provvisorio, definitivo, componenti)
– diagnostica (CBCT, impronte o scansioni)
– controlli e richiami programmati
Altri fattori economici riguardano il “costo dell’attesa”. Rimandare per anni può comportare perdita ossea e la necessità di procedure aggiuntive, con impatto sui tempi e sul conto finale. Valutare tempestivamente consente spesso di semplificare il percorso. In tema di pagamenti, molte strutture offrono piani rateali e soluzioni modulari (per esempio, riabilitare un settore alla volta) per distribuire l’investimento.
Alternative da mettere sul tavolo includono:
– ponte adesivo, utile per spazi limitati e come provvisorio a medio termine
– protesi rimovibile parziale con appoggi gnatologici ben studiati
– mantenimento dello spazio con soluzioni temporanee, in attesa di condizioni migliori
La decisione finale dovrebbe incrociare obiettivi personali (estetica, comfort, tempi), quadro clinico, sostenibilità economica e disponibilità a seguire un programma di manutenzione, elemento imprescindibile per proteggere l’investimento nel tempo.
Cura, follow-up e decisione consapevole (conclusioni)
La longevità degli impianti dipende in larga parte da igiene e controlli. Studi clinici riportano tassi di sopravvivenza favorevoli oltre i 10 anni quando si seguono protocolli di mantenimento; tuttavia, la presenza di placca, fumo e storia di parodontite aumenta il rischio di infiammazioni peri-implantari. La buona notizia è che molto si può fare a casa e in studio per preservare i risultati, con abitudini semplici e costanti.
Routine consigliata:
– spazzolamento due volte al giorno con tecnica delicata sul margine gengivale
– scovolini e filo specifico per ponti/impianti nelle aree interprossimali
– idropulsore come complemento, utile per rimuovere residui in zone difficili
– collutori su indicazione professionale, per periodi limitati
– controlli semestrali (o trimestrali in caso di rischio elevato), con igiene professionale e radiografie a intervalli mirati
Segnali da non ignorare includono sanguinamento persistente, arrossamento, gonfiore, sensibilità alla masticazione, alitosi che non passa e mobilità. Riconoscerli presto permette interventi conservativi e rapidi. Sul fronte alimentazione, è sensato limitare il fumo e moderare cibi molto duri subito dopo le terapie; a regime, una dieta equilibrata supporta la salute dei tessuti.
Dal punto di vista motivazionale, scegliere un impianto significa puntare su funzione, estetica e conservazione dei denti vicini. È una decisione che merita informazioni chiare, aspettative realistiche e un piano concordato. Riassumendo in chiave operativa:
– chiedi una diagnosi completa con CBCT quando indicato
– valuta tempi, costi e alternative scritte nero su bianco
– considera il carico immediato solo se i criteri clinici lo consentono
– impegnati nel mantenimento: è la vera assicurazione di durata
Se stai cercando una soluzione fissa e affidabile che rispetti i tessuti e si integri nel tuo stile di vita, gli impianti dentali possono rappresentare una scelta convincente. Con una pianificazione accurata e una manutenzione costante, l’investimento tende a ripagarsi in comfort quotidiano e serenità nel lungo periodo. Il passo successivo? Una visita di valutazione per trasformare le informazioni in un piano personalizzato, senza fretta ma con decisione.


